Stopa cukrzycowa
Przyczyny powstawania
Zespół stopy cukrzycowej to zespół zmian chorobowych pojawiających się na kończynach dolnych u osób chorych na cukrzycę.
Przyczyną zespołu stopy cukrzycowej są zmiany w naczyniach krwionośnych (niedokrwienie) oraz uszkodzenie włókien nerwowych (neuropatia). Pogorszenie unaczynienia i unerwienia stopy chorego na cukrzycę postępuje najczęściej równocześnie, ale tylko jedna z tych zmian jest dominująca. Czynnik dominujący określa rodzaj zespołu stopy cukrzycowej i tak wyróżnić możemy: zespół stopy cukrzycowej niedokrwiennej lub zespół stopy cukrzycowej neuropatycznej.
Rysunek: Zespól stopy cukrzycowej – podział ze względu na czynnik dominujący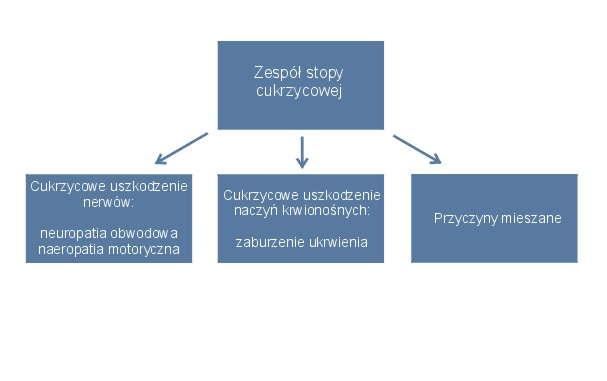 Neurapatia obwodowa czyli zapalenie nerwów obwodowych – jest jednym z powikłań przedłużającej się hiperglikemii i dotyka zarówno somatyczne, jak i autonomiczne wypustki komórek nerwowych obu nóg. Pacjent ma zmniejszone czucie bólu, temperatury i dotyku w chorej nodze a ponieważ nie odczuwa bólu przy zranieniu czy ucisku, często dochodzi do uszkodzeń skóry i tworzenia się owrzodzeń, które nie są przez niego zauważalne a przez to i późno zaczynają być leczone. Późno wykryte owrzodzenia mogą być wówczas zbyt zaawansowane, aby mogły być skutecznie leczone.
Neurapatia obwodowa czyli zapalenie nerwów obwodowych – jest jednym z powikłań przedłużającej się hiperglikemii i dotyka zarówno somatyczne, jak i autonomiczne wypustki komórek nerwowych obu nóg. Pacjent ma zmniejszone czucie bólu, temperatury i dotyku w chorej nodze a ponieważ nie odczuwa bólu przy zranieniu czy ucisku, często dochodzi do uszkodzeń skóry i tworzenia się owrzodzeń, które nie są przez niego zauważalne a przez to i późno zaczynają być leczone. Późno wykryte owrzodzenia mogą być wówczas zbyt zaawansowane, aby mogły być skutecznie leczone.
Neuropatia motoryczna powoduje utratę siły mięśni i ścięgien stopy i w konsekwencji, zniszczenie stawów. To z kolei prowadzi do koncentracji obciążenia na kilku małych obszarach powierzchni podeszwowej, a w konsekwencji do tworzenia się modzeli. Końcowym etapem zmian jest deformacja stopy.
Angiopatia czyli uszkodzenie naczyń krwionośnych – zaburzenia ukrwienia charakteryzuje się nieprawidłowym przepływem w naczyniach tętnic goleni szczególnie piszczelowych i strzałkowych. Niekontrolowana cukrzyca sprzyja rozwojowi choroby tętnic. Kontrola zawartości glukozy we krwi jest jednym ze sposobów prewencji, jest również warunkiem wstępnym rozpoczęcia procesu gojenia się rany.
Dlatego możemy wyróżnić:
- neuropatyczne wrzody stóp, które stanowią dwie trzecie wszystkich cukrzycowych wrzodów stóp
- angiopatyczne wrzody stóp (~ 10%)
- mieszane wrzody stóp (~ 25%)
Grupy ryzyka
- Chorzy na cukrzycę.
- Osoby z niezdiagnozowaną cukrzycą!
Choroba ta dotyczy w większym stopniu osób z cukrzycą typu II, czyli tą nie wymagającą wstrzyknięć insuliny.
Objawy
Zespół stopy cukrzycowej neuropatycznej
- zanik czucia: dotyku, bólu i temperatury
Chory nie odczuwa obecności działania na niego szkodliwego bodźca takiego jak: skaleczenie, oparzenie, uwieranie przez zbyt ciasne buty, obecności ciała obcego w bucie. Niewrażliwość na ból jest podstawowym elementem sprzyjającym powstawaniu owrzodzenia podeszwy stopy. Neuropatyczna stopa cukrzycowa jest ciepła, zachowane są przepływy w tętnicach, ale zdeformowane są stawy i kości tworzące stopę.
- wzmożone odczuwanie bólu
Główne dolegliwości to ból nasilający się zwykle w nocy, towarzyszący często bolesnym kurczom mięśni, uczucie mrowienia i kłucia w nodze.
Umiejscowienie
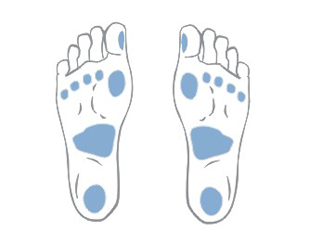 U chorych z neuropatią cukrzycową owrzodzenia lokalizują się przede wszystkim w miejscach powtarzających się urazów i dotyczą zwykle powierzchni podeszwowej stopy w okolicy głów kości śródstopia, pięty oraz palców. Zwykle owrzodzenia neuropatyczne są niebolesne. Dodatkowo, w wyniku zaburzeń neuroartropatycznych, stopa ulega charakterystycznemu zniekształceniu – staje się bardziej wyżłobiona, palce przybierają kształt młoteczkowaty, zmienia się sposób chodzenia, a w nadmiernie obciążonych punktach nieprawidłowego podparcia stopy tworzą się modzele (odciski) mogące być późniejszą przyczyną niegojących się ran i owrzodzeń.
U chorych z neuropatią cukrzycową owrzodzenia lokalizują się przede wszystkim w miejscach powtarzających się urazów i dotyczą zwykle powierzchni podeszwowej stopy w okolicy głów kości śródstopia, pięty oraz palców. Zwykle owrzodzenia neuropatyczne są niebolesne. Dodatkowo, w wyniku zaburzeń neuroartropatycznych, stopa ulega charakterystycznemu zniekształceniu – staje się bardziej wyżłobiona, palce przybierają kształt młoteczkowaty, zmienia się sposób chodzenia, a w nadmiernie obciążonych punktach nieprawidłowego podparcia stopy tworzą się modzele (odciski) mogące być późniejszą przyczyną niegojących się ran i owrzodzeń.
W przypadku niedokrwiennej stopy cukrzycowej przewlekłe niedotlenienie tkanek, sprawia że stopa zaczyna obumierać – tworzą się opuchlizny, wrzody, martwice i pęknięcia, deformują się paznokcie a tkanki miękkie zanikają i cała stopa zaczyna być sina.
Leczenie
Kompetencje do leczenia ma lekarz – specjalista w dziedzinie diabetologii, chirurgii, w tym naczyniowej oraz ortopedii. W terapii aktywnie uczestniczą pielęgniarki. Najważniejsze jest utrzymanie poziomu cukru we krwi w optymalnych, fizjologicznych granicach.
Profilaktyka
Podstawowe znaczenie w profilaktyce rozwoju stopy cukrzycowej ma prawidłowe leczenie cukrzycy, kontrola i zachowanie prawidłowego poziomu cukru we krwi.
- rzucić palenie
- delikatnie i ostrożnie dbać o swoje stopy
- systematycznie kontrolować ukrwienie i unerwienie stóp
W przypadku pojawienia się zmian chorobowych stóp, wczesne zgłoszenie się do lekarza, niejednokrotnie zapobiega konieczności amputacji w obrębie kończyny dolnej.
- codziennym oglądaniu – kontrolowaniu ukrwienia i czucia, myciu w ciepłej (nie gorącej) wodzie, delikatnym i starannym osuszaniu – zwłaszcza przestrzeni pomiędzy palcami
- dbałości o pielęgnację paznokci – regularne ich przycinanie (ale nie zbyt krótko)
- starannym doborze obuwia – powinno być dostatecznie szerokie, w odpowiednim rozmiarze (pacjenci u których doszło do rozwoju neuropatii, z powodu pogorszenia czucia mają skłonność do kupowania butów za małych, o rozmiarze mniejszym od tego który nosili dotychczas), obcas powinien być niski i szeroki wskazane jest aby buty były wiązane
- przed każdym założeniem butów trzeba sprawdzić czy jego wnętrzu nie ma ostrych przedmiotów, wystających szwów lub zagiętych wkładek
- noszeniu bezuciskowych skarpet wykonanych z naturalnych surowców (zbyt obcisłe utrudniają krążenie krwi)
- ochronie stóp przed nadmiernym: moczeniem, forsowaniem ćwiczeniami czy też nagrzewaniem (na przykład kocem elektrycznym czy innymi źródłami energii)
- nie używaniu maści na odciski – chyba, że lekarz zaleci inaczej
Wszelkie zauważone zmiany w obrębie stopy takie jak opuchlizna, zmiana koloru, zanik czucia powinny być jak najszybciej skonsultowane z lekarzem.