Odleżyny
Przyczyny powstawania
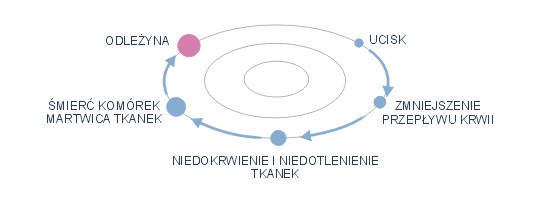
Przyczyną powstania odleżyn jest niedokrwienie tkanek na skutek ucisku naczyń żylnych i tętniczych.
Ryzyko powstania odleżyn zależy od czasu trwania siły ucisku – im dłuższy czas ucisku lub większa siła, tym większe prawdopodobieństwo powstania odleżyn.
U osób zdrowych przedłużający się ucisk powoduje ból zmuszający do zmian pozycji.
Osoby nieprzytomne i unieruchomione nie mają możliwości odruchowego odciążenia uciskanych miejsc i poprawy ich ukrwienia, tym samym należą do grupy osób o podwyższonym ryzyku powstania odleżyn.
Patomechanizm powstania odleżyn to:
- ciśnienie proste, czyli ucisk wywierany na tkanki miękkie z jednej strony przez kościec, a z drugiej przez twarde podłoże
- tarcie powierzchnią ciała chorego o bieliznę pościelową np. podczas stosowania nieodpowiedniej techniki zmiany pozycji
- boczne siły rozciągające, którymi działamy bezpośrednio na powierzchnię ciała chorego
Grupy ryzyka
Ryzyko wystąpienia odleżyn należy uwzględnić u wszystkich osób z długotrwałym ograniczeniem zdolności do samodzielnego poruszania się, które większość czasu spędzają w łóżku lub na wózku inwalidzkim.
Czynnikami zwiększającymi ryzyko powstania odleżyn są:
- wiek
- waga
- stan odżywienia
- czynność zwieraczy cewki moczowej i odbytu
- stan świadomości
- cukrzyca, miażdżyca
- sterydoterapia
Objawy
Odleżyny dzieli się według stopnia zaawansowania objawów, na 4 bądź 5 stopni. I tak:
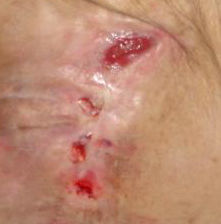
- I STOPIEŃ – blednące pod uciskiem zaczerwienie, reaktywne przekrwienie i zaczerwienienie w odpowiedzi na działające ciśnienie, mikrokrążenie nie jest jeszcze uszkodzone,
- II STOPIEŃ – nieblednące pod uciskiem zaczerwienie, mikrokrążenie jest uszkodzone, występuje zapalenie i obrzęk tkanek, czasami przerwanie ciągłości naskórka, miejscowe odczucie bólu
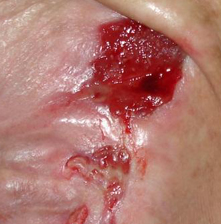
III STOPIEŃ – otarcie, pęknięcia naskórka i uszkodzenie pełnej grubości skóry do granicy z tkanką podskórną, pęcherz, brzegi rany są dobrze odgraniczone, otoczone obrzękiem i rumieniem
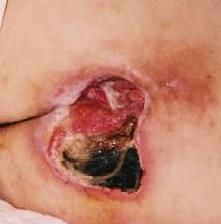
- IV STOPIEŃ – uszkodzenie rozpościera się w stronę podskórnej tkanki tłuszczowej, owrzodzenie może być wolne od martwicy i zakażenia i pokryte czystą ziarniną, ale także martwica może obejmować tkankę tłuszczową i otaczające warstwy skóry. Dno może być pokryte czarną martwicą
- V STOPIEŃ – obecność zaawansowanej martwicy, która rozpościera się w stronę powięzi i mięśni, zniszczenie może obejmować także stawy i kości – przykry zapach i obfity wyciek treści ropno-martwiczej, w ranie znajdują się rozpadające masy tkanek i czarna martwica
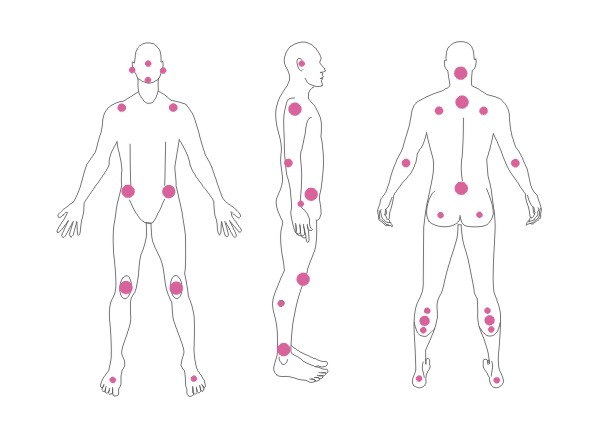
Umiejscowienie
Odleżyny powstają w miejscach, gdzie dystans między uwypukleniami kości, a powierzchnią skóry jest najmniejszy lub inaczej to ujmując – w miejscach styku skóry z podłożem, gdzie ucisk jest największy. Najczęściej odleżyny tworzą się w okolicy kości krzyżowej, kości ogonowej, pośladków, na piętach lub biodrach.
Powyższe rysunki prezentują miejsca styku skóry z podłożem przy różnych pozycjach ułożenia chorego na łóżku.
Do kogo po poradę
Oczywiście w pierwszej kolejności do lekarza pierwszego kontaktu.
Leczenie odleżyn należy do kompetencji lekarza oraz pielęgniarki która ma ukończony kurs specjalistyczny w zakresie leczenia ran przewlekłych. Kompetencje pielęgniarki są ograniczone do leczenia odleżyn od 1 do 3 stopnia.
Czasami stan rany wymaga chirurgicznego oczyszczenia rany i wtedy lekarz pierwszego kontaktu kieruje nas do specjalisty chirurga.
Leczenie odleżyn jest trudne oraz długotrwałe dlatego, aby było ono jak najmniej kosztowne i skuteczne to musi opierać się na szczerej i systematycznej współpracy pacjenta z lekarzem i musi być połączone z intensywną, profesjonalną pielęgnacją.
Jak leczyć
Przede wszystkim pod kontrolą lekarza lub pielęgniarki.
Odleżyny leczymy miejscowo czyli ranę zabezpieczamy odpowiednimi opatrunkami.
Bardzo ważnym elementem leczenia jest też odpowiednia pielęgnacja pacjenta, do której zaliczamy:
- zmianę pozycji – pacjent nie powinien leżeć na odleżynie
- ułożenie pacjenta na materacu przeciwodleżynowym
- zabezpieczenie chorych miejsc specjalnymi krążkami i podpórkami przeciwodleżynowymi
- odpowiednie odżywienie chorego i jego nawodnienie
- kontrola chorób towarzyszących
Najskuteczniejszą formą leczenia ran odleżynowych jest stosowanie opatrunków specjalnie zaprojektowanych do tego celu czyli tak zwanych opatrunków specjalistycznych lub nowoczesnych, które tworzą w ranie wilgotne środowisko gojenia.
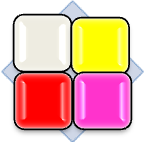
Wybór odpowiedniego, skutecznego opatrunku musi być oparty na poprawnym rozpoznaniu procesów przebiegających w ranie. Aby go ułatwić, można posługiwać się kolorową macierzą klasyfikacji ran oparta na obserwacji zjawisk, które mają miejsce w poszczególnych fazach gojenia.
Macierz kolorowej klasyfikacji ran:
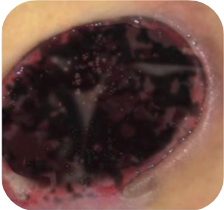
Rany czarne
Rany z czarną martwicą wymagają:
- utrzymania wilgotnego środowiska
- usunięcia tkanki martwiczej w celu zainicjowania procesu gojenia
Proces gojenia nie wystąpi pod grubymi warstwami tkanki martwiczej, aby go rozpocząć należy najpierw usunąć martwicę. Mamy do wyboru dwa podstawowe sposoby pozbycia się martwicy z dna rany:
- chirurgiczne opracowanie rany – polega na mechanicznym usunięciu tkanek martwiczych w celu odsłonięcia zdrowych struktur skóry dla zainicjowanie procesu gojenia rany.
- zastosowanie opatrunków interaktywnych – polega na założeniu na ranę opatrunku, który stymuluje proces autolizy czyli naturalnego opracowania rany przez organizm. W tym przypadku rozkładu martwicy dokonują enzymy produkowane przez uszkodzone komórki rany. Najskuteczniejsze w tej grupie opatrunków to opatrunki hydrożelowe, w tym Medisorb G.
Zalecane opatrunki do ran czarnych:
- Medisorb G – opatrunek hydrożelowy
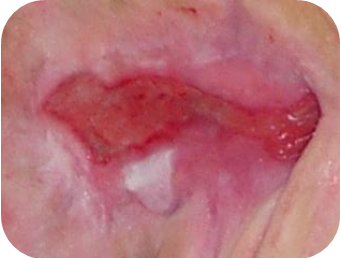
Rany żółte
Rany z żółtą, rozpływną tkanką martwiczą wymagają:
- utrzymania wilgotnego środowiska
- pochłaniania nadmiaru wysięku wraz z resztkami materiału martwiczego
Rany z martwicą rozpływną charakteryzują się zwiększonym stopniem wydzielania. Zalegająca w dnie rany martwica jest płynna. Rany takie stanowią idealne środowisko do rozwoju mikroorganizmów, dlatego często bywają zainfekowane. Zadania opatrunku w takim wypadku, to chłonięcie wysięku i materiału martwiczego, upłynnianie zbyt suchej i zbitej martwicy, niedopuszczanie do wysychania rany, ochrona przed wtórnymi urazami.
Zalecane opatrunki do ran żółtych (w zależności od ilości wysięku i głębokości rany):
- Medisorb A – opatrunek alginianowy – obfity lub średni wysięk; rany powierzchowne i głębokie
- Medisorb P – opatrunek chłonny – obfity lub średni wysięk; rany powierzchowne
- Medisorb H – opatrunek hydrokoloidowy – średni lub niewielki wysięk; rany powierzchowne
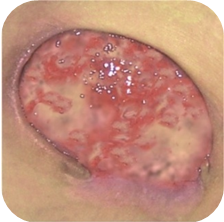
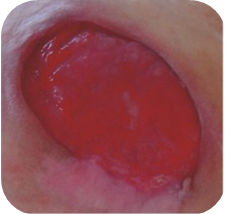
Rany czerwone
Rany z widoczną czerwoną ziarniną wymagają:
- utrzymania wilgotnego środowiska
- ochrony przed infekcją wtórną
- kontroli poziomu wysięku
Oprócz utrzymania wilgotnego środowiska, rany takie, wymagają również ochrony przed ewentualnym urazem mechanicznym. Jest to szczególnie ważne ponieważ dobrze unaczyniona ziarnina, jest podatna na urazy, które opóźniają procesy gojenia i mogą być przyczyną infekcji. Kolejnym ważnym czynnikiem jest utrzymanie odpowiedniej temperatury (zbliżonej do ciepłoty ciała), dzięki czemu nowe komórki mogą się rozwijać z optymalną szybkością.
Zalecane opatrunki do ran czerwonych (w zależności od ilości wysięku i głębokości rany):
- Medisorb A – opatrunek alginianowy – obfity lub średni wysięk; rany powierzchowne i głębokie
- Medisorb P – opatrunek chłonny – obfity lub średni wysięk; rany powierzchowne
- Medisorb H – opatrunek hydrokoloidowy – średni lub niewielki wysięk; rany powierzchowne
Rany różowe
Różowe rany naskórkujące wymagają:
- utrzymania wilgotnego środowiska
- ochrony delikatnych tkanek
Kiedy rana zaczyna pokrywać się naskórkiem, wymaga ochrony przed wysychaniem, tarciem i innymi czynnikami mogącymi uszkadzać nowo powstałe tkanki.
Zalecane opatrunki do ran różowych (w zależności od ilości wysięku)
- Medisorb H – opatrunek hydrokoloidowy – średni lub niewielki wysięk
- Medisorb F – opatrunek foliowy – niewielki wysięk
Analiza faz gojenia pozwala zauważyć, że rany znajdujące się w różnych etapach gojenia, wymagają nieco innych warunków aby proces przebiegał bez zakłóceń. Należy pamiętać, że oprócz różnego stadium gojenia, rany różnicowane są także ze względu na rozległość, głębokość, obecność tkanek martwiczych i stopień wydzielania. Wszystkie te cechy sprawiają, że każda rana wymaga doboru odpowiedniego rodzaju opatrunku, niekiedy także kilku opatrunków, które zmieniać się będą w trakcie procesu gojenia.
Poniżej przedstawiona jest tabela z czynnikami, które mogą spowalniać gojenie rany.
Tabela Czynniki spowalniające gojenie rany
| czynnik spowalniający | dlaczego | optymalne warunki | jak to działa w optymalnych warunkach |
| suche środowisko | wilgotne środowisko | odpowiedni poziom wydzieliny na ranie: umożliwia aktywizację naturalnego oczyszczenia rany przyspiesza ziarninowanie zapewnia szybki i prawidłowy przebieg naskórkowania | |
| tkanki martwicze | gojenie rany możliwe jest tylko po usunięciu martwych tkanek, martwica może być podłożem dla rozwoju infekcji | oczyszczenie rany chirurgiczne/ autolityczne | oczyszczona rana umożliwia rozpoczęcie fazy ziarninowania |
| infekcja | wszystkie mechanizmy w ranie zmierzają do zwalczenia intruza, proces gojenia jest zahamowany | zwalczyć infekcję | oczyszczona rana umożliwia rozpoczęcie procesu gojenia |
Profilaktyka
Podstawowe zasady:
- systematyczna zmiana pozycji ciała co 2 godziny i zmniejszanie nacisku w miejscach zagrożonych, poprzez stosowanie materacy i podkładek przeciwodleżynowych
- odpowiednie odżywienie i nawodnienie
- zabezpieczanie skóry przez stosowanie oddychających środków pomocniczych – pieluchomajtek, specjalistycznych opatrunków ochronnych – poliuretanowy opatrunek foliowy oraz odpowiednich środków pielęgnacyjnych
- dokumentowanie objawów i zmiany pozycji ciała